Qué saber sobre la retinopatía diabética
La retinopatía diabética es el daño de los vasos sanguíneos en la retina que ocurre como resultado de la diabetes.
La retinopatía diabética puede causar una variedad de síntomas, que incluyen visión borrosa, dificultad para ver los colores y moscas volantes. Sin tratamiento, puede causar pérdida de visión.
La retinopatía diabética es la causa principal de nuevos casos de ceguera en adultos, así como la causa más común de pérdida de visión en personas con diabetes.
Es posible que las personas no presenten ningún síntoma temprano de retinopatía diabética, pero hacerse un examen completo con dilatación de los ojos al menos una vez al año puede ayudar a una persona a detectar la afección a tiempo para prevenir complicaciones.
El control de la diabetes y el manejo de los primeros síntomas son las formas más efectivas de prevenir la retinopatía diabética.
Este artículo proporciona una descripción general de la retinopatía diabética, incluidos sus síntomas, posibles complicaciones y tratamientos.
Para descubrir más información y recursos basados en evidencia para un envejecimiento saludable, visite nuestro centro dedicado.
¿Qué es la retinopatía diabética?
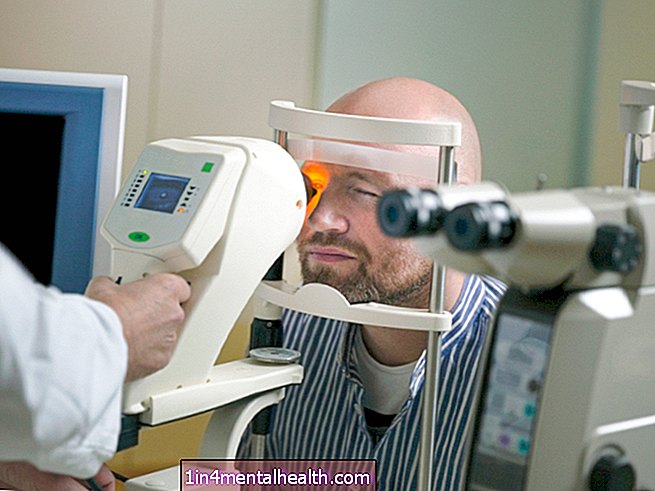
La retinopatía diabética es una afección ocular que se produce debido a la diabetes.
Puede surgir como resultado de los niveles altos de azúcar en sangre que causa la diabetes. Con el tiempo, tener demasiada azúcar en la sangre puede dañar los vasos sanguíneos de todo el cuerpo, incluida la retina.
La retina es la membrana que recubre la parte posterior del ojo. Detecta la luz y envía señales al cerebro a través del nervio óptico.
Si el azúcar bloquea los diminutos vasos sanguíneos que van a la retina, puede hacer que goteen o sangren. El ojo puede entonces desarrollar nuevos vasos sanguíneos que son más débiles y gotean o sangran más fácilmente.
Si el ojo comienza a desarrollar nuevos vasos sanguíneos, esto se conoce como retinopatía diabética proliferativa, que los expertos consideran una etapa más avanzada. La etapa inicial se conoce como retinopatía diabética no proliferativa.
El ojo puede acumular líquido durante períodos prolongados de niveles altos de azúcar en sangre. Esta acumulación de líquido cambia la forma y la curva del cristalino, provocando cambios en la visión.
Una vez que una persona consigue controlar sus niveles de azúcar en sangre, el cristalino suele volver a su forma original y la visión mejorará.
Más de 2 de cada 5 personas con diabetes en los Estados Unidos tienen alguna etapa de retinopatía diabética.
La diabetes también aumenta el riesgo de que una persona desarrolle otros problemas oculares, como cataratas y glaucoma de ángulo abierto.
Síntomas
La retinopatía diabética no suele producir síntomas durante las primeras etapas. Por lo general, los síntomas se notan cuando la afección está más avanzada.
La retinopatía diabética tiende a afectar a ambos ojos. Los signos y síntomas de esta afección pueden incluir:
- visión borrosa
- alteración de la visión del color
- flotadores oculares, o manchas transparentes y hilos oscuros que flotan en el campo de visión de la persona y se mueven en la dirección en la que la persona mira
- parches o rayas que bloquean la visión de la persona
- mala visión nocturna
- un lugar oscuro o vacío en el centro de la visión
- una pérdida repentina y total de la visión
Complicaciones
Sin tratamiento, la retinopatía diabética puede provocar diversas complicaciones.
Cuando los vasos sanguíneos sangran hacia la gelatina principal que llena el ojo, conocida como vítreo, esto se llama hemorragia vítrea. En los casos leves, los síntomas incluyen flotadores, pero los casos más graves pueden implicar pérdida de la visión, ya que la sangre en el vítreo bloquea la entrada de luz al ojo.
Si la retina permanece intacta, el sangrado en el vítreo puede resolverse por sí solo.
En algunos casos, la retinopatía diabética puede provocar un desprendimiento de retina. Esta complicación puede ocurrir si el tejido cicatricial separa la retina de la parte posterior del ojo.
Por lo general, provoca la aparición de manchas flotantes en el campo de visión del individuo, destellos de luz y pérdida de visión severa. Un desprendimiento de retina presenta un riesgo significativo de pérdida total de la visión si una persona no recibe tratamiento.
El flujo normal de líquido en el ojo puede bloquearse a medida que se forman nuevos vasos sanguíneos, lo que lleva al glaucoma. El bloqueo provoca una acumulación de presión en el ojo, lo que aumenta el riesgo de daño al nervio óptico y pérdida de la visión.
Factores de riesgo
Cualquier persona con diabetes tiene riesgo de desarrollar retinopatía diabética. Sin embargo, el riesgo es mayor si la persona:
- tiene niveles incontrolados de azúcar en sangre
- tiene presión arterial alta
- tiene colesterol alto
- esta embarazada
- fuma regularmente
- ha tenido diabetes durante mucho tiempo
Diagnóstico
La retinopatía diabética generalmente comienza sin ningún cambio notable en la visión. Sin embargo, un especialista en ojos, llamado oftalmólogo, puede detectar los signos.
Es importante que las personas con diabetes se realicen un examen de la vista al menos una vez al año o cuando un médico lo recomiende.
Los siguientes métodos pueden ayudar a los oftalmólogos a diagnosticar la retinopatía diabética:
Examen de ojos dilatados
Para un examen de ojos dilatados, un oculista coloca gotas en los ojos de la persona. Estas gotas dilatan las pupilas y le permiten al médico ver el interior del ojo.
Tomarán fotografías del interior del ojo para buscar la presencia de:
- anomalías en los vasos sanguíneos, el nervio óptico o la retina
- cataratas
- cambios en la presión ocular
- nuevos vasos sanguíneos
- desprendimiento de retina
- cicatriz
Estas gotas para los ojos y las luces brillantes de las fotografías pueden resultar incómodas. En personas de alto riesgo, las gotas para los ojos pueden provocar un aumento de la presión ocular.
Angiografía con fluoresceína
Para realizar una angiografía con fluoresceína, un oftalmólogo usa gotas para dilatar las pupilas e inyectan un tinte llamado fluoresceína en una vena del brazo de la persona.
Luego tomarán fotografías mientras el tinte circula por los ojos. El tinte puede filtrarse en la retina o manchar los vasos sanguíneos si los vasos sanguíneos son anormales.
Esta prueba puede ayudar al médico a determinar qué vasos sanguíneos están perdiendo líquido o se han roto o bloqueado.
Esta información proporciona una guía precisa para cualquier tratamiento con láser. A veces puede indicar la necesidad de inyectar un medicamento en el ojo.
A medida que el tinte sale del cuerpo, las personas pueden notar que tienen la piel amarillenta u orina de color naranja oscuro durante aproximadamente un día.
La tomografía de coherencia óptica
La tomografía de coherencia óptica (OCT) es una exploración de imágenes no invasiva que proporciona imágenes transversales de alta resolución de la retina, revelando su grosor y permitiendo a los oftalmólogos buscar quistes o hinchazón.
Los médicos pueden realizar exploraciones antes y después de los tratamientos para comprobar la eficacia del tratamiento.
La OCT es similar a la prueba de ultrasonido, pero utiliza luz en lugar de sonido para producir imágenes. La exploración también puede ayudar a detectar enfermedades del nervio óptico.
Tratamiento
El tratamiento de la retinopatía diabética depende de varios factores, incluida la gravedad de la afección y cómo ha respondido a tratamientos anteriores.
En las primeras etapas, un médico puede decidir vigilar de cerca los ojos de la persona sin intervenir. Este enfoque se conoce como espera vigilante.
En algunos casos, una persona puede necesitar un examen ocular completo con dilatación de las pupilas cada 2 a 4 meses.
Las personas deberán trabajar con su médico para controlar la diabetes. Un buen control del azúcar en sangre puede retrasar significativamente el desarrollo de la retinopatía diabética.
En la mayoría de los casos de retinopatía diabética avanzada, la persona requerirá tratamiento quirúrgico.
Las siguientes opciones están disponibles:
Tratamiento láser
La cirugía con láser de dispersión, o fotocoagulación panretiniana, se lleva a cabo en el consultorio de un médico o en una clínica oftalmológica. Un médico utiliza láseres dirigidos para encoger los vasos sanguíneos del ojo y sellar las fugas de los vasos sanguíneos anormales.
Este tratamiento puede detener o ralentizar la pérdida de sangre y la acumulación de líquido en el ojo. Las personas pueden necesitar más de una sesión.
El procedimiento implica que el médico coloque un medicamento anestésico en el ojo y luego dirija un haz de luz fuerte hacia el ojo con una lente especial.
La luz brillante puede picar o sentirse incómodo, y es común experimentar una visión borrosa durante el resto del día. Pueden aparecer pequeñas manchas en el campo visual durante algunas semanas después del procedimiento.
El tratamiento con láser conlleva ciertos riesgos, como la pérdida de la visión periférica, la visión del color y la visión nocturna. Una persona puede hablar con su médico sobre los beneficios y riesgos relativos de este tratamiento.
Inyecciones
Ciertos medicamentos pueden reducir la hinchazón y minimizar las fugas de los vasos sanguíneos en los ojos. Los medicamentos pueden incluir fármacos anti-VEGF y corticosteroides.
Las inyecciones oculares implican que el médico siga los siguientes pasos:
- colocando un medicamento anestésico en el ojo
- limpiar el ojo para ayudar a prevenir infecciones
- colocar el medicamento en el ojo con una aguja muy pequeña
Las personas pueden necesitar inyecciones regulares, pero con el tiempo, generalmente requieren inyecciones con menos frecuencia.
Cirujía de ojo
Si una persona tiene problemas con la retina o el vítreo, puede beneficiarse de una vitrectomía. Este procedimiento consiste en la extracción de parte del vítreo del ojo.
Un cirujano realizará este procedimiento en un hospital bajo anestesia general o controlada.
El objetivo es reemplazar el vítreo o la sangre turbios para mejorar la visión y ayudar al médico a encontrar y reparar cualquier fuente de hemorragia retiniana.
Después de retirar el vítreo turbio o con sangre, el cirujano insertará un líquido o gas transparente en su lugar. El cuerpo absorberá el líquido o el gas con el tiempo y creará nuevo vítreo en su lugar.
Después de la cirugía, la persona generalmente necesitará usar un parche en el ojo durante aproximadamente un día y usar gotas para los ojos para reducir la hinchazón y prevenir infecciones.
Si el médico coloca una burbuja de gas en el ojo, la persona deberá mantener la cabeza en una posición determinada durante unos días o semanas para asegurarse de que la burbuja permanezca en el lugar correcto. También deberán evitar volar y visitar lugares a gran altura hasta que la burbuja desaparezca.
La cirugía no es una cura para la retinopatía diabética, pero puede detener o retrasar la progresión de los síntomas. La diabetes es una afección a largo plazo y, a pesar del tratamiento, es posible que se produzcan daños en la retina y pérdida de la visión posteriores.
Prevención
El manejo exitoso de los niveles de azúcar en sangre ayudará a prevenir la retinopatía diabética.
La detección temprana de los síntomas aumenta la eficacia del tratamiento.
La presión arterial alta o hipertensión es otro factor que contribuye. Las personas con diabetes pueden tomar medidas para controlar su presión arterial, como:
- comer una dieta sana y equilibrada
- hacer ejercicio regularmente
- alcanzar o mantener un peso corporal moderado
- dejar de fumar
- moderar su ingesta de alcohol
- tomar cualquier medida antihipertensiva que el médico recomiende
- asistir a proyecciones regulares
Resumen
La retinopatía diabética es una afección ocular que afecta a las personas con diabetes. Sin tratamiento, puede causar complicaciones que incluyen pérdida de la visión.
Hacerse un examen completo con dilatación de los ojos al menos una vez al año puede ayudar a una persona a detectar la afección a tiempo para prevenir complicaciones.